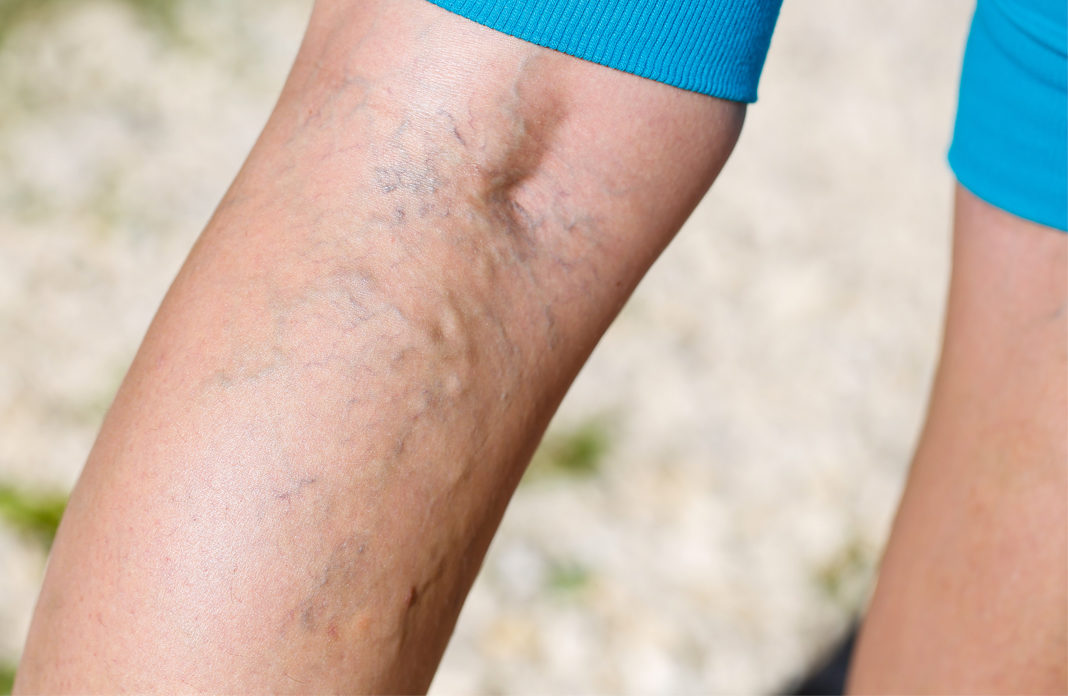
Comencemos explicando qué son las telangiectasias, conocidas como las arañas vasculares. Son las vénulas intradérmicas dilatadas menores de 1 mm de calibre. Las venas reticulares también son intradérmicas, pero con una dilatación de 1 a 3 mm, usualmente tortuosas. Por lo general, este tipo de venas son asintomáticas y, en la mayoría de los casos, son tratadas debido a que se consideran un problema estético.
Sin embargo, cuando estas comienzan a medir más de 3 mm y a formar un patrón en forma de corona o abanico de numerosas y pequeñas venas intradérmicas que afectan la cara medial y lateral del muslo, tobillo y pie, es un signo de enfermedad venosa avanzada. Generalmente, provocan edema y coloración parda oscura de la piel por extravasación de la sangre que usualmente aparece más en la parte baja del tobillo.
¿Por qué se producen las telangiectasias o várices vasculares?
Se originan por cambios degenerativos de la pared venosa y de sus válvulas antirreflujo, o del tejido que las rodea, a partir de traumatismos previos, herencia, esfuerzos continuados, constipación rebelde, hormonoterapia de sustitución, uso de pastillas anticonceptivas o permanecer muchas horas de pie. El envejecimiento normal, el sobrepeso, el embarazo, la falta de actividad física y permanecer muchas horas sentado son otras razones por las que aparecen las venas varicosas.
Antes de que el paciente llegue a presentar este tipo de enfermedad vascular de manera severa, se recomienda la escleroterapia como método de prevención.
¿Qué es la escleroterapia?
Es la obliteración química de las arañas vasculares mediante una tromboflebitis artificial benigna localizada. Es un tratamiento esclerosante que provoca una reacción de la pared íntima de la vena que causa una inflamación específica en el endotelio, mediante el cual se origina una reacción limitada de la capa íntima, capaz de formar micro trombos que se adhieren a la pared y por último se organizan en un tejido fibroso. Al irritarse la pared venosa, provoca su desaparición. Esto permite que la sangre empiece a transcurrir por venas sanas, sin privar a la piel de la circulación necesaria. Cada caso y cada zona merecen evaluarse individualmente.
¿Cómo evoluciona el micro trombo en sus diferentes etapas?
| Etapas | Evolución del micro trombo |
| 3 horas después de la inyección | Edema y desprendimiento parcial del endotelio (tejido que recubre la zona interna de todos los vasos sanguíneos). Formación de un micro trombo rojo que se retrae parcialmente. |
| 15 horas después | El micro trombo llena el lumen en su totalidad y se encuentra firmemente adherido a la pared venosa. |
| 24 horas después | Se inicia el proceso de organización |
| 18 días después | Formación de capilares y fibroblastos |
¿Qué venas se pueden esclerosar?
Por lo general, las venas que se esclerosan son las arañitas médicamente denominadas telangiectasias. También, las venas de la piel dilatadas, blandas, verdes y azules, rectas o sinuosas que alimentan y manchan los muslos, los tobillos o la piel de las piernas, conocidas como várices. Se tratan del mismo modo las venas globosas y frágiles que han sangrado espontáneamente o que alimentan determinadas úlceras venosas.
¿Cómo se realiza la escleroterapia?
Para determinar si el paciente es candidato para recibir el tratamiento, debe ser evaluado por un especialista, un doctor o una enfermera certificada en el área. La evaluación incluye preguntar y observar cuáles son las manifestaciones clínicas que presenta el paciente. Entre las más comunes se encuentran: dolor, prurito, dermatitis, pigmentación de la piel, pequeñas hemorragias, ulceraciones y preocupación por la estética. Luego de esta primera evaluación, se recomienda un estudio vascular o doppler venoso que ayuda a identificar si el problema en el sistema de las venas es superficial o profundo.
Una vez determinado el problema, se clasifica al paciente bajo una escala multifactorial creada por el centro Crown Medical Center en Miami. Se toman en consideración todos los factores de vital importancia para el buen manejo terapéutico del paciente, como el grupo poblacional al que pertenece, la edad, el sexo y los hábitos tóxicos y nutricionales que interfieren en la enfermedad varicosa. También se toman fotos antes y después del tratamiento para ver la evolución.
Luego de este proceso, y de haber determinado el tipo de esclerosante y la cantidad de terapias que requiere el paciente, se procede a realizar la escleroterapia. Primero, se esteriliza la piel para luego comenzar a inyectar las arañitas y las venas, controlando permanentemente la cantidad de líquido que se inyecta y la respuesta de los vasos inyectados. Después de inyectadas las piernas, se colocan medias de compresión desde los pies hasta cubrir toda la zona tratada para mantener cerradas las venas y evitar que se formen hematomas alrededor de las venas inyectadas. Esta medida ayuda a acelerar el cierre de las venas, sin molestias y sin marcas o manchas.
¿Qué se puede esperar después de la escleroterapia?
Inmediatamente después del tratamiento, el paciente puede sentir una sensación de pinchazo o ardor leve, pero dura poco y alivia con vendaje elástico y aplicación de frío indirecto local. Por lo general, no se sienten molestias. Si el vendaje estuviera muy ajustado, puede recolocarse con menos compresión. En casos raros, puede haber reacciones alérgicas. Otro efecto puede ser la aparición de manchas oscuras que generalmente desaparecen de 3 a 6 meses. También puede ocurrir neovascularización, que es la formación de nuevas y muy pequeñas arañitas de color rosa claro, urticaria, trombosis superficial y dolor.
En manos experimentadas y con el entrenamiento adecuado, las complicaciones o los efectos secundarios de la escleroterapia suelen ser mínimos o ninguno. En la actualidad, con el mejoramiento de los agentes esclerosantes, los progresos en el uso de las técnicas adecuadas y las pruebas vasculares, estos porcentajes han cambiado para beneficio de los pacientes.